Demencia frontotemporal de inicio agudo tras un evento psicotraumatizante. Presentación de un caso
Acute-onset frontotemporal dementia after a psychotraumatic event. Case Presentation
1Especialista en I grado de Medicina General Integral y Medicina Interna. Asistente. Hospital Docente Clínico Quirúrgico Aleida Fernández Chardie. Facultad de Ciencias Médicas Mayabeque. Güines, Cuba.
2Especialista en I grado de Medicina General Integral y Psiquiatría. Asistente. Centro Comunitario de Salud Mental de Güines Facultad de Ciencias Médicas Mayabeque. Güines, Cuba.
3Estudiante de Medicina. Facultad de Ciencias Médicas Mayabeque, Güines, Cuba.
4Médico General. Residente de II año de Neurología. Instituto de Neurología y Neurocirugía, La Habana, Cuba.
Autor para la correspondencia. Est. Luis Manuel Abreu Pereira: luismanuela99@gmail.com
Recibido: 11/08/2024|Aprobado: 21/09/2024| Publicado: 08/12/2024
RESUMEN
La demencia frontotemporal es el conjunto de enfermedades neurodegenerativas que afectan los lóbulos temporales y los frontales del cerebro con alteración del lenguaje y la conducta. La presentación del caso tiene como objetivo describir un caso de demencia frontotemporal de inicio agudo, tras un evento psicotraumatizante. Se presenta una paciente de 52 años, con antecedentes de migraña, deterioro cognitivo progresivo, tras un suceso traumático que se diagnostica como un trastorno de adaptación, la sintomatología empeora con la aparición de trastornos en el lenguaje, alucinaciones visuales e inapetencia. Los tratamientos combinados de antidepresivos y ansiolíticos mejoran el estado de la paciente; pero presenta un nuevo episodio con síntomas neurológicos graves; se remite a un centro especializado donde se le diagnostica una demencia frontotemporal. Aunque la evidencia no confirma una relación directa, la posibilidad de que el estrés extremo, influya en la aparición o progresión de la demencia frontotemporal, no se descarta.
ABSTRACT
Frontotemporal dementia is the set of neurodegenerative diseases that affect the temporal and frontal lobes of the brain with alterations in language and behavior. The case presentation aims to describe a case of acute-onset frontotemporal dementia after a psychotraumatic event. A 52-year-old patient is presented with a history of migraine, progressive cognitive decline, after a traumatic event that is diagnosed as an adjustment disorder, the symptoms worsen with the appearance of language disorders, visual hallucinations and loss of appetite. Combined treatments with antidepressants and anxiolytics improve the patient's condition; but she presents a new episode with severe neurological symptoms; she is referred to a specialized center where she is diagnosed with frontotemporal dementia. Although the evidence does not confirm a direct relationship, the possibility that extreme stress influences the onset or progression of frontotemporal dementia cannot be ruled out.
Key words: frontotemporal dementia, major cognitive impairment, stressful situation
Descriptors: dementia; frontotemporal dementia; cognitive dysfunction/diagnosis; stress, psychological
La demencia frontotemporal (DFT) engloba diversos síndromes causados por la degeneración de los lóbulos frontales y los temporales del cerebro, se manifiesta con alteraciones conductuales, disfunciones ejecutivas, del lenguaje y en ocasiones síntomas motores.(1)
Su descubrimiento se le atribuye a Arnold Pick en 1892, quien describe un caso de deterioro mental progresivo y afasia. En 1911, Aloys Alzheimer la denomina ¨demencia de Pick¨. Ambos investigadores observan inclusiones de tau-positivas en las neuronas como característica principal. La relación entre la DFT y la proteína tau se confirma con el descubrimiento de una mutación en el gen de la proteína tau asociada a microtúbulos. En la actualidad, se han detectado mutaciones en otros genes relacionados con la enfermedad. (2, 3)
La dificultad en la determinación precisa de la prevalencia de DFT se debe a la falta de conocimientos de la comunidad médica, la superposición con otros trastornos psiquiátricos y la baja frecuencia en personas de alto riesgo, esto conlleva a un retraso diagnóstico promedio de cinco a seis años. Estudios en países de alto ingreso sugieren una prevalencia de 15 a 22 casos por cada 1000 personas, constituye la segunda causa más común de demencia precoz. En América Latina y el Caribe, se estima una incidencia de 1.2 a 1.8 por cada mil personas. En Cuba, un estudio poblacional, en La Habana, reporta una prevalencia de 1.1 %.(2-7)
La DFT desde el punto de vista clínico se divide en tres síndromes prototípicos: predominio de los problemas de conducta, demencia semántica y afasia progresiva no fluente. Cada síndrome aparece, según la zona atrofiada en el encéfalo. La demencia tiene una fuerte base genética presenta en el 20 % de los casos, mutaciones en los genes autosómicas dominantes y en un 40 % de los enfermos antecedentes patológicos familiares de la enfermedad. (3, 4, 8)
En la literatura médica son escasas las referencias sobre casos de demencia frontotemporal que ocurran de forma inmediata, posterior a un evento psicotraumatizante de gran magnitud, por lo general se presenta en personas con antecedentes familiares de la enfermedad con desarrollo gradual y progresivo. Además, la DFT no es un trastorno frecuente en el terreno donde se realiza la investigación, por lo que este caso constituye una presentación inusual que tiene como objetivo: describir un caso de demencia frontotemporal de inicio agudo después de un evento psicotraumatizante.
Presentación de Caso
Paciente femenina, blanca de 52 años de edad, licenciada en educación primaria. Rasgos de personalidad obsesivo-compulsivo con antecedentes patológicos personales de migraña crónica diagnosticada en el 2008, con abusos de analgésicos, no refiere antecedentes patológicos familiares.
La paciente presenta en septiembre del 2022, un trastorno de adaptación a forma depresiva con funcionamiento psicótico, tras un evento psicotraumatizante relacionado con su hija. En la etapa inicial experimenta labilidad emocional, llanto fácil y ensimismamiento que progresan a los olvidos, lo que la lleva a un diagnóstico psiquiátrico y tratamiento con antidepresivos, ansiolíticos y muestra mejoría en su labilidad emocional, sin embargo, tras suspender el tratamiento los síntomas reaparecen.
En julio del 2023, la paciente presenta nuevas dificultades como problemas del lenguaje, limitaciones para vestirse, enlentecimiento psicomotor, alucinaciones visuales y pérdida del apetito.
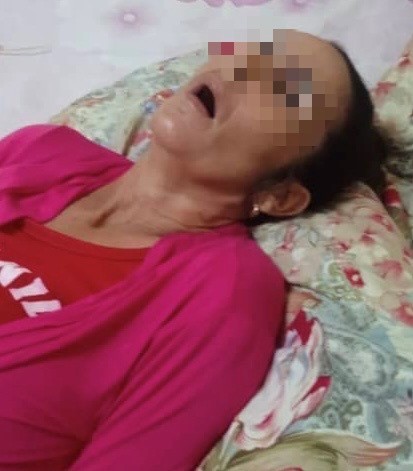
A pesar, de reiniciar el tratamiento, no se observa mejoría en su estado. En noviembre del 2023, comienza con episodios de hostilidad y agitación psicomotriz. Es remitida al Hospital Municipal Docente Iluminado Rodríguez, de Matanzas, por un cuadro estuporoso, que se interpreta como una depresión profunda y tras ser tratada con haloperidol de 5 mg, sin mejoría clínica, se diagnostica como un síndrome cerebral orgánico agudo, desnutrición, ver figura 1, con posterioridad se plantea intoxicación por neurolépticos. Su estado mejora con clonazepam, amantadina y difenhidramina; pero persiste el deterioro cognitivo.

Fig. 1: Paciente al ser diagnosticada de síndrome cerebral orgánico agudo y desnutrición
Los estudios adicionales incluyen una evaluación multidisciplinaria y pruebas neuropsicológicas que muestran un deterioro cognitivo de progresión rápida, asociado a un puntaje bajo en el Montreal Cognitive Assessment (MOCA) de cinco a 30 y de ocho a 30, con afectación en áreas ejecutivas, visoespaciales, cálculo, memoria, abstracción y orientación. La paciente responde de forma positiva al tratamiento con vitamina B12, muestra mejoría en la memoria.
Sin embargo, en enero de 2024, presenta un nuevo episodio con síntomas como no ingesta de alimentos, desconexión del entorno, mutismo, hipersalivación, rigidez, incontinencia y temblor en el miembro superior izquierdo. Estos síntomas llevan a la suspensión de la medicación y a su traslado al Instituto Nacional de Neurología para realizar los estudios correspondientes y el tratamiento. El examen físico revela hallazgos significativos como facie hipomímica, impersistencia motora, afectación proximal en las extremidades superiores e inferiores, temblor postural en la extremidad superior izquierda, dismetría en las cuatro extremidades y adiadococinesia.
Se le realiza una batería de exámenes complementarios que arrojan parámetros normales. Se indica una Resonancia Magnética Nuclear (RMN), que se informa con atrofia cortical generalizada con predominio en los lóbulos frontales y temporales, figura 2. Impresión diagnóstica de demencia frontotemporal.

Fig. 2: Resonancia Magnética Nuclear (RMN) con atrofia cortical marcada en lóbulos frontales y temporales
En abril del 2024, se le da el acta a la paciente, se mantiene estable y con una evolución favorable. Las principales indicaciones al egreso eran: cumplir con medidas higiénico sanitarias, control y seguimiento por el área de salud y tratamiento con amantadina de 100 mg, una tableta cada 12 horas, melatonina 10 mg, dos tabletas al día, clonazepam 1mg, media tableta a las 7:00 am y una tableta a las 7:00 pm, multivitaminas una tableta al día.
El seguimiento por el área de salud evidencia que la paciente ha evolucionado de manera satisfactoria, realiza actividades de la vida cotidiana, mantiene buena conducta social y ligeras deficiencias en el lenguaje.
Declaración ética-moral
Para la realización del presente artículo se cumple con los principios fundamentales de la declaración de Helsinki de 2013, dictamen que rige toda investigación realizada en humanos. Se obtiene el consentimiento informado por parte de la paciente y los familiares.
DISCUSIÓN
La DFT es el nombre de un grupo de demencias progresivas que afectan el habla, la personalidad y el comportamiento, no se conoce la causa exacta que la origina; pero algunos casos se deben a mutaciones de genes. Gran parte de los individuos que la padecen, tienen antecedentes familiares de esta u otra demencia,(9) la novedad del caso que se presenta, radica en la aparición de una DFT de inicio agudo en una paciente sin antecedentes patológicos de salud relevantes, los síntomas se manifiestan después de un evento psicotraumatizante de gran magnitud, con una evolución rápida.
Autores plantean en su artículo ,(10)que los síntomas en la DFT tienen un inicio insidioso y progresión gradual, permite la realización de diagnósticos diferenciales con otros trastornos psiquiátricos, sin embargo, la presentación en este caso ocurre de forma atípica y se presenta de manera súbita, después de un evento vital relacionado con la hija. La relación temporal entre el evento psicotraumatizante y la aparición de la demencia, hace pensar en una posible relación causal, aunque parece poco probable que esta relación temporal sea solo producto de la casualidad. Además, los conocimientos actuales sobre la patogenia de esta demencia, tampoco sustentan la posible relación causa-efecto.(3)
En la literatura solo se encuentra un caso que tiene un inicio de presentación similar a la presente, varón de 47 años con antecedentes de salud anterior cuyos síntomas comienzan posterior a la muerte de su único hijo de 22 años y cuya evolución conlleva de forma rápida a una demencia frontotemporal con atrofia de la corteza cerebral.(3) En ninguno de los dos casos es posible dilucidar el mecanismo patogénico productor de este tipo de demencia.
Otros investigadores,(11, 13) describen casos de demencia frontotemporal donde predominan la falta de empatía, trastornos conductuales en las fases tempranas de la enfermedad, con tendencia a la impulsividad y posterior a un año comienzan los trastornos del lenguaje que ocupan parte importante de la sintomatología. En el caso descrito los síntomas se comportan de forma similar sin presentar grandes variaciones en cuanto a la evolución.
Este caso clínico plantea la posibilidad de una variante de DFT con un mecanismo de inicio inusual, desencadenado por un evento psicotraumatizante de gran magnitud. Se requieren investigaciones más profundas para determinar si los factores externos que desencadenan un cuadro psicótico agudo pueden por un mecanismo aún desconocido, iniciar o acelerar procesos que conllevan a este tipo de demencia.
Se concluye que, si bien la evidencia actual no apunta a una relación directa de causa y efecto entre evento vitales estresante y la aparición de demencia frontotemporal, la posibilidad de una interacción compleja o de un mecanismo subyacente que influya en la susceptibilidad al desarrollo de la enfermedad no puede descartarse.
REFERENCIAS BIBLIOGRÁFICAS
Conflictos de intereses:
Los autores certifican la autenticidad de la autoría declarada, así como la originalidad del texto y no tener conflictos de interés.
Citar como: Hernández Núñez R, Valdés Jiménez L, Abreu Pereira LM, Rubalcaba La Rosa JL. Demencia frontotemporal de inicio agudo tras un evento psicotraumatizante. Presentación de un caso. Medimay [Internet]. 2024 [citado: fecha de citado];31:e2700. Disponible en: https://revcmhabana.sld.cu/index.php/rcmh/article/view/2700
Contribución de autoría
| Autor | Contribución |
| Dr. Renan Hernández Núñez | Conceptualización, curación de datos, análisis formal, investigación, administración del proyecto, supervisión, validación, redacción (revisión y edición). |
| Dr. Lizandro Valdés Jiménez | Conceptualización, curación de datos, análisis formal, investigación, validación, redacción (revisión y edición). |
Est. Luis Manuel Abreu Pereira |
Curación de datos, análisis formal, investigación, metodología, redacción (borrador original, revisión y edición). |
Dr. José Leandro Rubalcaba La Rosa |
Curación de datos, análisis formal, investigación, validación, redacción (revisión y edición). |
Este artículo se encuentra protegido con una licencia de Creative Commons Recono-cimiento- No Comercial 4.0 Internacional, los lectores pueden realizar copias y distri-bución de los contenidos, siempre que mantengan el reconocimiento de sus autores.